En Resumen:
- Los hongos en la piel son infecciones comunes causadas por dermatofitos que prosperan en ambientes húmedos
- El tratamiento efectivo combina antifúngicos tópicos u orales según la severidad, con resultados visibles en 2-4 semanas
- La prevención es clave: mantén tu piel seca, evita compartir toallas y usa calzado en áreas públicas
Las infecciones por hongos en la piel afectan a millones de personas cada año, y aunque pueden ser incómodas, son completamente tratables cuando se abordan correctamente.
Los hongos cutáneos prosperan en ambientes cálidos y húmedos, lo que explica por qué zonas como los pies, la ingle y los pliegues de la piel son particularmente vulnerables.
La buena noticia es que identificar el tipo de infección y aplicar el tratamiento adecuado puede resolver el problema en pocas semanas.
A continuación, exploraremos cómo reconocer estos invasores microscópicos, qué los causa y, lo más importante, cómo eliminarlos eficazmente de tu piel.
Qué Son los Hongos en la Piel y Por Qué Aparecen
Los hongos cutáneos son microorganismos que viven naturalmente en nuestra piel, pero cuando encuentran las condiciones ideales—humedad, calor y poca ventilación—se multiplican descontroladamente y causan infección.
Los dermatofitos son los responsables más comunes, alimentándose de la queratina presente en la piel, uñas y cabello.
Existen varios factores que aumentan tu riesgo de desarrollar estas infecciones:
- Sudoración excesiva: Mantiene la piel húmeda por períodos prolongados
- Sistema inmune debilitado: Dificulta que tu cuerpo controle el crecimiento fúngico
- Contacto directo: Compartir toallas, ropa o caminar descalzo en duchas públicas
- Ropa ajustada: Impide la circulación de aire y retiene humedad
- Condiciones preexistentes: Diabetes y obesidad crean un ambiente favorable
¿Sabías Que? Los hongos pueden sobrevivir en superficies como pisos de gimnasios y piscinas hasta por meses, esperando su próximo hospedero. Por eso es crucial usar sandalias en estos lugares.
La transmisión ocurre fácilmente en ambientes comunitarios donde la gente comparte espacios húmedos.
Una vez que los hongos encuentran un punto de entrada, como una pequeña lesión o fisura en la piel, colonizan rápidamente el área si las condiciones son favorables.
Cómo Identificar una Infección por Hongos
Reconocer los hongos en la piel puede parecer confuso al principio, pero presentan características distintivas según el tipo y la ubicación. Las manifestaciones más comunes incluyen:
| Tipo de Infección | Apariencia | Ubicación Común | Síntomas Clave |
|---|---|---|---|
| Tiña corporal | Parches circulares rojos con bordes elevados | Tronco, brazos, piernas | Picor intenso, centro claro |
| Pie de atleta | Piel agrietada, descamación | Entre dedos, plantas | Ardor, mal olor, ampollas |
| Tiña inguinal | Sarpullido rojo en forma de semiluna | Ingle, muslos internos | Comezón severa, piel húmeda |
| Candidiasis | Placas rojas con bordes irregulares | Pliegues cutáneos, axilas | Ardor, secreción blanquecina |
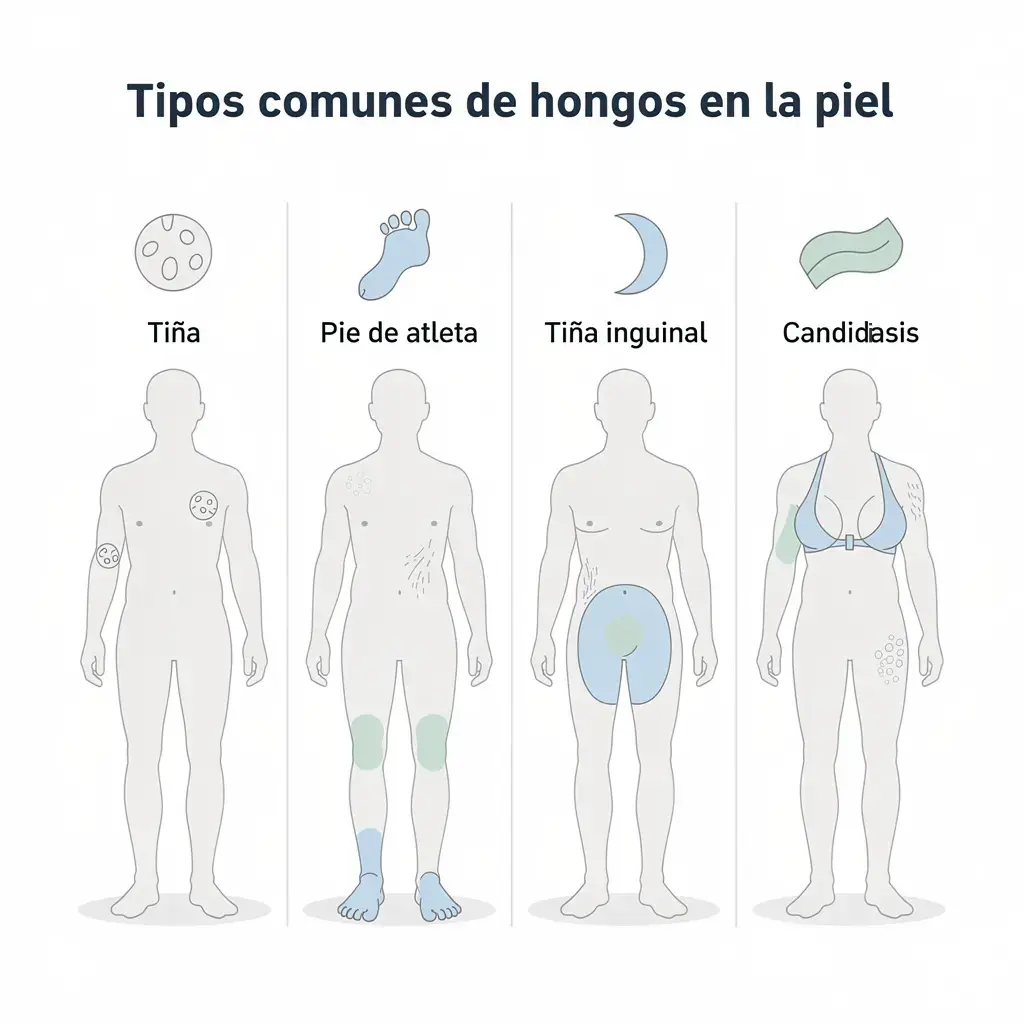
Visualmente, los hongos en la piel suelen aparecer como manchas rojizas con bordes bien definidos que avanzan hacia afuera mientras el centro se aclara, creando esa forma característica de anillo.
La piel afectada puede verse escamosa, inflamada o incluso desarrollar pequeñas ampollas llenas de líquido.
Es importante diferenciar los hongos de otras afecciones cutáneas como el eczema o la psoriasis.
A diferencia de estas condiciones crónicas, las infecciones fúngicas suelen tener un inicio súbito y responden rápidamente a tratamientos antifúngicos específicos.
Si la lesión no mejora después de dos semanas de tratamiento de venta libre, consulta a un dermatólogo para descartar otras causas.
Tratamientos Efectivos: Del Consultorio a Tu Botiquín
El tratamiento de los hongos en la piel varía según la severidad y extensión de la infección.
La mayoría de los casos leves responden bien a antifúngicos tópicos de venta libre, mientras que infecciones más graves requieren medicación oral prescrita por un médico.
Antifúngicos Tópicos (Cremas, Lociones, Polvos):
Los ingredientes activos más efectivos incluyen:
- Clotrimazol: Aplicar 2 veces al día durante 2-4 semanas
- Terbinafina: Una aplicación diaria puede ser suficiente
- Miconazol: Efectivo para candidiasis y tiña
- Ketoconazol: Potente contra múltiples tipos de hongos
Tip Rápido: Aplica el antifúngico 2-3 centímetros más allá del borde visible de la infección. Los hongos se extienden más de lo que parece a simple vista, y esto previene recaídas.
Para infecciones resistentes, extensas o que afectan las uñas, tu médico puede prescribir medicamentos orales como fluconazol, itraconazol o terbinafina en pastillas.
Estos actúan sistémicamente y son especialmente útiles cuando múltiples áreas están afectadas o la infección es recurrente.
El tratamiento completo generalmente toma entre 2 y 6 semanas dependiendo de la ubicación y gravedad. Es crucial completar todo el ciclo, incluso si los síntomas desaparecen antes, para evitar que la infección regrese más fuerte.
Enlaces Útiles
Estos productos antifúngicos están formulados específicamente para combatir infecciones cutáneas por hongos como el pie de atleta, tiña y otras micosis, ofreciendo alivio rápido de la comezón, el ardor y la descamación mientras eliminan el hongo desde su raíz.
- 💊 Lamisil Crema Antifúngica de Una Semana
Tratamiento de fuerza recetada con Terbinafina al 1% que elimina el hongo en solo una semana y previene su reaparición hasta por 3 meses. - 🧴 Lotrimin AF Crema Antifúngica
Fórmula con Clotrimazol al 1% sin olor y sin grasa que alivia la comezón y el agrietamiento mientras cura la mayoría de infecciones por hongos. - 🧴 Tinactin Crema Antifúngica
Tratamiento clínicamente comprobado con Tolnaftato al 1% que se absorbe rápidamente para aliviar la comezón y el ardor sin manchar. - ⚡ Lotrimin AF Spray en Polvo Antifúngico
Spray con Miconazol al 2% que alcanza áreas difíciles como entre los dedos, absorbe humedad y mantiene los pies secos durante el tratamiento.
✨ Aviso de Afiliado: Los enlaces de arriba son de Amazon. Si decides comprar a través de ellos, apoyas a Botica de Barrio para seguir creando contenido confiable y accesible, y lo mejor: no pagas nada extra.
Prevención: Tu Mejor Defensa Contra los Hongos
Prevenir las infecciones fúngicas es mucho más fácil que tratarlas. Incorporar estos hábitos a tu rutina diaria puede marcar una diferencia significativa:
1. Mantén tu piel seca: Después de bañarte o hacer ejercicio, seca completamente todas las áreas propensas a retener humedad—entre los dedos, pliegues cutáneos, axilas e ingle. Los hongos no pueden multiplicarse en ambientes secos.
2. Usa ropa apropiada: Prefiere telas que respiren como el algodón y evita prendas sintéticas ajustadas que atrapan el sudor. Cambia de calcetines diariamente y más frecuentemente si tus pies sudan mucho.
3. Protégete en espacios públicos: Siempre usa sandalias o chanclas en duchas, vestuarios, piscinas y gimnasios. Estos lugares son focos de infección debido al ambiente húmedo constante.
4. No compartas artículos personales: Toallas, zapatos, ropa y utensilios de corte de uñas pueden transmitir hongos entre personas. Mantén estos objetos de uso exclusivamente personal.
5. Fortalece tu sistema inmune: Una alimentación balanceada, ejercicio regular y manejo del estrés ayudan a tu cuerpo a controlar naturalmente el crecimiento de hongos.
Mito vs. Realidad:
Mito: Los hongos solo afectan a personas con mala higiene.
Realidad: Cualquiera puede contraer una infección fúngica, incluso con excelente higiene. La exposición y las condiciones ambientales son factores más determinantes.
Si practicas deportes de contacto, eres nadador frecuente o trabajas en ambientes húmedos, considera usar polvos antifúngicos preventivos en pies y otras áreas vulnerables. Esta simple medida puede ahorrarte semanas de tratamiento.
Cuándo Dejar de Auto-tratarse y Ver al Médico
Aunque muchas infecciones fúngicas se resuelven con tratamiento de venta libre, ciertas situaciones requieren atención médica profesional. Consulta a un dermatólogo si:
- La infección no mejora después de 2 semanas de tratamiento tópico consistente
- El área afectada se expande rápidamente o cubre grandes extensiones de piel
- Aparecen signos de infección bacteriana secundaria: pus, aumento del dolor, fiebre
- Tienes diabetes, estás inmunodeprimido o recibes quimioterapia
- La infección afecta el cuero cabelludo o las uñas (requieren tratamiento oral)
- Experimentas infecciones recurrentes en el mismo sitio
El diagnóstico profesional es especialmente importante porque algunas condiciones cutáneas se asemejan a los hongos pero requieren tratamientos completamente diferentes.
Un dermatólogo puede realizar un examen microscópico o un cultivo fúngico para identificar con precisión el organismo causante y prescribir el medicamento más efectivo.
“El tratamiento temprano y adecuado de las infecciones por hongos previene complicaciones como infecciones bacterianas secundarias y diseminación a otras áreas del cuerpo,” explica la American Academy of Dermatology en sus guías de práctica clínica.
Para personas con diabetes, cualquier lesión cutánea merece atención inmediata. El control deficiente de glucosa en sangre crea un ambiente ideal para el crecimiento fúngico y dificulta la cicatrización, aumentando el riesgo de complicaciones graves.
Soluciones Complementarias y Cuidado Continuo
Además del tratamiento médico convencional, ciertos hábitos y remedios pueden acelerar la recuperación y prevenir recaídas. Aunque ninguno sustituye los antifúngicos prescritos, funcionan como excelentes complementos:
Modificaciones en el estilo de vida:
- Exposición al aire: Permite que las áreas afectadas respiren cuando sea posible; evita vendajes oclusivos innecesarios
- Reducción de azúcar: Los hongos se alimentan de glucosa; limitar azúcares refinados puede ayudar
- Probióticos: Fortalecen el microbioma cutáneo que compite con los hongos patógenos
Opciones naturales:
El aceite de árbol de té (melaleuca) ha demostrado propiedades antifúngicas en estudios pequeños. Aplicado diluido (nunca puro) puede complementar tratamientos tópicos.
El vinagre de manzana diluido en agua como remojo para pies también muestra cierta efectividad contra el pie de atleta, aunque la evidencia científica es anecdótica.
Importante: Estos remedios naturales NO deben reemplazar los antifúngicos médicamente probados, especialmente en infecciones moderadas o severas. Úsalos únicamente como complemento después de consultar con tu médico.
El cuidado post-tratamiento es igualmente crucial. Continúa aplicando medidas preventivas durante al menos un mes después de que la infección desaparezca visualmente.
Los hongos pueden permanecer latentes y resurgir si las condiciones vuelven a ser favorables. Mantén vigilancia sobre las áreas previamente afectadas y actúa rápidamente ante cualquier signo temprano de recurrencia.
Te Puede Interesar
Preguntas Frecuentes sobre Hongos en la Piel
¿Cuánto tiempo tardan en desaparecer los hongos de la piel? Con tratamiento adecuado, la mayoría de las infecciones mejoran visiblemente en 1 ó 2 semanas, aunque el tratamiento completo debe durar de 2 a 6 semanas para eliminar completamente los hongos y prevenir recaídas.
¿Los hongos en la piel son contagiosos? Sí, las infecciones fúngicas son contagiosas y se transmiten por contacto directo con piel infectada o indirecto a través de superficies, toallas, ropa o calzado compartido.
¿Puedo usar cremas con corticoides para los hongos? No. Los corticoides empeoran las infecciones fúngicas al suprimir la respuesta inmune local. Usa únicamente antifúngicos específicos a menos que tu médico prescriba una combinación.
¿Por qué mis hongos regresan constantemente? Las recurrencias suelen deberse a tratamiento incompleto, reinfección desde ambientes contaminados, condiciones subyacentes como diabetes, o exposición continua a factores de riesgo sin medidas preventivas.
¿Puedo hacer ejercicio mientras tengo hongos en la piel? Puedes ejercitarte, pero cambia inmediatamente la ropa sudada, ducha después y seca completamente las áreas afectadas. Usa toallas limpias y evita compartir equipamiento.
¿Las infecciones por hongos dejan manchas permanentes? En general no. Las manchas post-inflamatorias que a veces quedan (más oscuras o claras) suelen desaparecer gradualmente en semanas o meses tras eliminar la infección.
Referencias Científicas y Fuentes Verificadas
- Gupta AK, Cooper EA. (2023). “Update in Antifungal Therapy of Dermatophytosis”. Mycopathologia. 188(1-2):1-10. PubMed
- Centers for Disease Control and Prevention. (2024). “Fungal Diseases: Types of Fungal Skin Infections”. CDC. Disponible en: https://www.cdc.gov/fungal/
- American Academy of Dermatology Association. (2024). “How to Treat and Prevent Fungal Infections”. AAD. Disponible en: https://www.aad.org/
- Mayo Clinic Staff. (2024). “Ringworm (body): Diagnosis and Treatment”. Mayo Clinic. Disponible en: https://www.mayoclinic.org/
- National Institutes of Health. (2023). “Fungal Infections: Protecting Your Health”. NIH MedlinePlus. Disponible en: https://medlineplus.gov/
Descargo de Responsabilidad
Información educativa basada en estudios científicos y fuentes médicas reconocidas. Consulta a tu médico o dermatólogo antes de iniciar cualquier tratamiento, especialmente si tienes condiciones médicas preexistentes, estás embarazada o la infección es severa. Los resultados pueden variar según cada persona.

